Copaxone 40mg
SUS terá novo medicamento para tratamento da esclerose múltipla
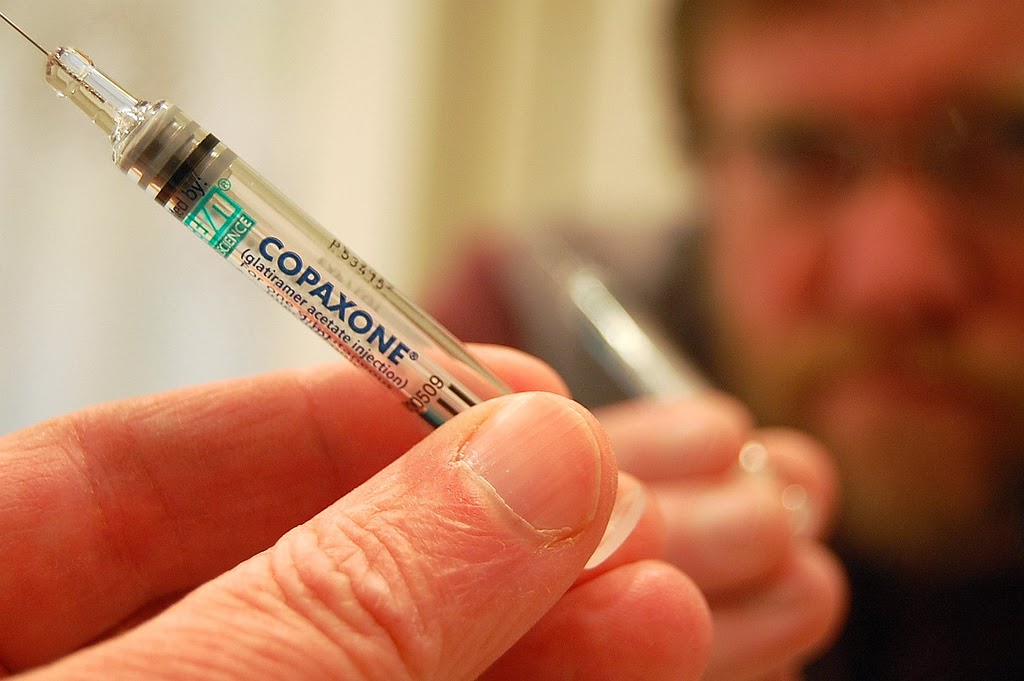
Pacientes adultos que sofrem com Esclerose Múltipla Remitentes Recorrentes (EMRR) terão acesso ao acetato de glatirâmer (Copaxone) na versão de 40mg, por meio do Sistema Único de Sáude (SUS). O medicamento injetável impede a atividade da doença que ataca o sistema nervoso central e provoca distúrbios na comunicação entre o cérebro e o corpo. O SUS já oferta a versão de 20mg. Com a medida, o paciente reduzirá em mais da metade o número de aplicações no corpo por semana, passando de sete para três injeções, o que irá gerar mais qualidade de vida ao paciente.
A esclerose múltipla pode ser classificada por níveis de evolução clínica. Os casos entendidos como Remitentes Recorrentes, para o qual está sendo oferecido o medicamento Copaxone 40mg pelo SUS, têm por características surtos autolimitados de disfunção neurológica com recuperação completa ou parcial. Aproximadamente 85% dos pacientes com a doença são inicialmente diagnosticados com EMRR. Os outros níveis da doença são o Secundariamente Progressiva (EMSP) e o Primariamente Progressiva (EMPP).
A doença afeta normalmente adultos entre 18 e 55 anos de idade. Além disso, é duas a três vezes mais frequentes em mulheres. Entretanto, crianças e pessoas idosas também podem ser atingidas. No mundo, estima-se que a cada 100 mil habitantes, 33 sofram com ela. Já no Brasil, estima-se que aproximadamente 35 mil pessoas convivem com a doença, sendo que aproximadamente 15 mil estão em tratamento atualmente no SUS. Entre os principais sintomas estão fadiga, formigamento ou queimação nos membros, visão embaçada, dupla ou perda da visão, tontura, rigidez muscular e problemas de cognição.
A decisão de incorporação do acetato de glatirâmer (Copaxone) 40mg pelo Ministério da Saúde foi publicada em portaria no último mês de dezembro no Diário Oficial da União (DOU). A pasta tem até 180 dias para ofertar o medicamento, a contar da data de publicação da portaria.
Outros tratamentos para esclerose múltipla
O SUS conta com a Política Nacional de Atenção ao Portador de Doença Neurológica para atender pacientes com esclerose múltipla e demais doenças neurológicas. Esta Política permite aos estados e municípios organizar e desenvolver estratégias de promoção de qualidade de vida, proteção e recuperação da saúde nos níveis da Atenção Básica e especializadaE
Ao todo, o SUS oferta 44 procedimentos (clínicos e de reabilitação) para a doença, de forma integral e gratuita. Também há um conjunto de medicamentos ofertados especificamente para tratamento de esclerose múltipla aos pacientes cadastrados no Componente Especializado da Assistência Farmacêutica (CEAF). Ou seja, são pacientes que se enquadram nos critérios clínicos e nas diretrizes terapêuticas determinadas pelo Protocolo Clínico da Esclerose Múltipla (Portaria SAS/MS nº 391, de 05 de maio de 2015).
Em 2018, foram investidos mais de R$ 279 milhões para aquisição de medicamentos para tratamento da doença no SUS, atendendo 15.689 usuários. Os medicamentos já ofertados são: betainterferona 1a 6.000.000 UI (22 mcg); betainterferona 1a 6.000.000 UI (30 mcg); betainterferona 1a 12.000.000 UI (44 mcg); betainterferona 1b 9.600.000 UI (300 mcg); fingolimode 0,5mg, glatirâmer 20mg/mL e natalizumabe 20mg/ml.

Dr. Ricardo Ferreira
Doença de Chagas: como ela afeta a saúde do coração e pode até matar
A Doença de Chagas é uma doença parasitária, causada pelo Trypanosoma cruzi, normalmente transmitida pelas fezes contaminadas do inseto conhecido como barbeiro ou pela ingestão de alimentos contaminados. Estima-se, segundo dados do Instituto Carlos Chagas, que haja atualmente perto de 1 milhão de pessoas com a doença no Brasil. E 6 milhões em toda a América Latina, com 14 mil mortes por ano, na região.
E quais são os riscos para essa população? De acordo com o cardiologista e especialista em arritmias cardíacas, Dr. Ricardo Ferreira, a Doença de Chagas é uma das principais causas da arritmia, que, em uma definição simples, é a alteração de ritmo nos batimentos do coração. “Apesar de existirem arritmias benignas, esse não é o caso daquelas causadas pela Doença de Chagas. Normalmente, as arritmias relacionadas ao Chagas representam danos sérios ao coração e podem levar à morte súbita. Por isso, é tão importante o diagnóstico e, claro, o acompanhamento médico”, explica.
Ainda de acordo com o Instituto Carlos Chagas, menos de 10% das pessoas com a doença são diagnosticadas nas Américas, e menos de 1% recebem o tratamento antiparasitário – medicamentos eficazes na fase aguda e início da fase crônica, que podem impedir o avanço para casos mais graves.
O Dr. Ricardo Ferreira orienta atenção aos sintomas na fase aguda da doença como febre, dor de cabeça, gânglios linfáticos aumentados, erupções na pele, náuseas e dificuldade para respirar. O diagnóstico é feito por meio de exames de sangue, para identificação do parasita.
Com a evolução dos casos, os sintomas cardíacos estão relacionados a dois tipos de alterações: danos na musculatura do coração e danos na parte elétrica. No primeiro tipo, os pacientes podem ter sintomas de insuficiência cardíaca como tontura, cansaço, falta de ar, desmaios, acúmulo de água nos pulmões e inchaço nas pernas, a depender da gravidade. Já os danos elétricos é que estão relacionados às arritmias cardíacas, podendo impactar a qualidade de vida e levar à morte súbita.
Os tratamentos também irão depender do tipo de acometimento do órgão, variando desde de um acompanhamento clínico regular, sem necessidade de medicamentos ou intervenções, até implantes de marcapassos ou outros dispositivos. Alguns exemplos são os ressincronizadores e cardiomoduladores, que melhoram a qualidade e a eficiência da contração do coração, e os cardiodesfibriladores, para prevenção de morte súbita. Segundo o Dr. Ricardo são “a investigação e o acompanhamento médico que ajudarão a entender cada caso, para a garantia do melhor tratamento”.
Em 2024
Meningite: casos caem 14% no Distrito Federal com aumento da vacinação

O Distrito Federal registrou 333 casos suspeitos de meningite em 2024, sendo 92 confirmados. Isso representa uma redução de 14% em relação a 2023, quando houve 254 notificações e 107 confirmações da doença entre residentes da capital. Apesar da queda, os dados reforçam a importância da vacinação, já que a meningite é amplamente evitável por meio da imunização.
Segundo o Informativo Epidemiológico de 2024, há uma tendência histórica de redução da doença nos últimos 15 anos, tanto no número de casos quanto na letalidade. Das ocorrências registradas neste ano no DF, 52% foram causadas por bactérias, 30% por vírus, 7% por outras etiologias (principalmente fúngicas) e, em 11% dos casos, a causa não foi identificada.
A cobertura vacinal também apresentou avanço. Foram aplicadas 30,9 mil doses em 2024, contra 30,3 mil no ano anterior — um aumento de 1,78%. Em 2023, a cobertura alcançou 86%, enquanto em 2024 chegou a 95,3%.
A médica Anna Paula Bise Viegas, responsável técnica pela área de meningites na Gerência de Vigilância de Doenças Imunopreveníveis da Secretaria de Saúde (SES-DF), reforça o papel central da vacinação: “A meningite é uma enfermidade grave, com risco de sequelas e potencialmente fatal. Boa parte da diminuição no número de casos que vemos hoje se deve às vacinas. Manter a caderneta de vacinação atualizada é a principal estratégia para evitar as meningites”.
De acordo com o Ministério da Saúde, entre 2010 e 2024 foram notificados mais de 356 mil casos suspeitos da doença no Brasil, com mais de 234 mil confirmações. A maioria dos casos é de origem viral ou bacteriana, e a principal forma de transmissão ocorre por meio de gotículas e secreções do nariz e da garganta, como saliva, tosse e espirros.
Sintomas
A meningite é uma inflamação das meninges — membranas que envolvem o cérebro e a medula espinhal. Os sintomas incluem febre, dor de cabeça intensa, vômitos, confusão mental, sensibilidade à luz, convulsões, rigidez na nuca e erupções na pele. Em crianças menores de dois anos, também são comuns febre, sonolência e choro persistente.
Tratamento
O tratamento depende do tipo e da gravidade da infecção. Nos casos bacterianos, o uso de antibióticos é essencial. Ainda assim, a prevenção segue sendo a principal arma contra a doença.
A vacina contra a meningite C está disponível no Programa Nacional de Imunizações (PNI) desde 2010 para crianças de até um ano. Em 2017, o público-alvo foi ampliado para incluir adolescentes de 11 a 14 anos.
Em 2020, ocorreu a substituição da vacina meningocócica C para meningocócica ACWY, para os adolescentes de 11 e 12 anos. Atualmente, a ACWY está disponível para meninos e meninas de 11 a 14 anos no Calendário Nacional de Vacinação.
Atendimento
A porta de entrada para o atendimento na saúde pública do Distrito Federal são as unidades básicas de saúde (UBSs). Lá, os profissionais realizam o encaminhamento para outras unidades, como hospitais e policlínicas, caso haja necessidade. As vacinas contra a doença também estão disponíveis nas salas de vacinação espalhadas pela capital.
-

 Taguatinga
TaguatingaAlameda Shopping celebra Páscoa com feira temática e programação especial
-
 Protegendo bebês
Protegendo bebêsSaúde do DF é pioneira na aplicação de medicamento contra bronquiolite
-

 Acesso livre
Acesso livreBrasília 65 anos: tudo sobre a programação, transporte e segurança
-
 Painel de Monitoramento das Arboviroses
Painel de Monitoramento das ArbovirosesBrasil ultrapassa 1 milhão de casos prováveis de dengue em 2025
-

 Serasa Consumidor
Serasa ConsumidorEducação financeira: DF é a segunda Unidade Federativa mais inadimplente do Brasil
-

 #VacinaBrasil
#VacinaBrasilEspecialista reforça importância da imunização contra o sarampo
-

 Terça-feira, 22 de abril
Terça-feira, 22 de abrilSemana pós-feriado começa com 1.169 vagas de emprego no Distrito Federal
-

 Nesta segunda (21)
Nesta segunda (21)Menos é Mais e outros artistas fecham shows dos 65 anos de Brasília